ダイエット外来
肥満とは、脂肪組織に脂肪が過剰に蓄積した状態で、体格指数(BMI=体重[kg]/身長[m]2)が25kg/m2以上の事です。
例:身長170cm、体重95kgだと、95[kg]÷1.7[m]2≒32.9となります。
肥満度分類は、
| BMI(kg/m2) | 判定 |
|---|---|
| BMI<18.5 | 低体重 |
| 18.5≦BMI<25 | 普通体重 |
| 25≦BMI<30 | 肥満(1度) |
| 30≦BMI<35 | 肥満(2度) |
| 35≦BMI<40 | 肥満(3度) |
| 40≦BMI | 肥満(4度) |
上図のように判定され、BMI 35以上が高度肥満と定義されます。
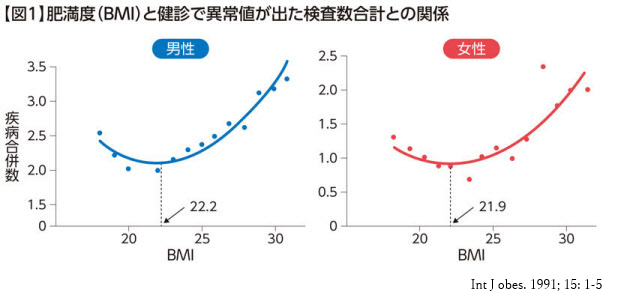
標準体重がなぜBMI 22に定められているかというと、尼崎市の市職員で30~59歳の成人4565人のBMIと疾患有病率の関係をみると、男女ともに疾患有病率はBMIの増加とともにJ型曲線を描き、疾患有病率が最も低いのは男性でBMI 22.2、女性で21.9であったという根拠に基づいています。
また、BMIの増加は、心筋梗塞などの冠動脈疾患や脳梗塞などの脳血管障害など肥満に関連して発症する健康障害や死亡リスクに関連するというエビデンスがあります。下図は、男女とも、全死因死亡率はBMI 22.5~25kg/m²で最も低かったことを表しています。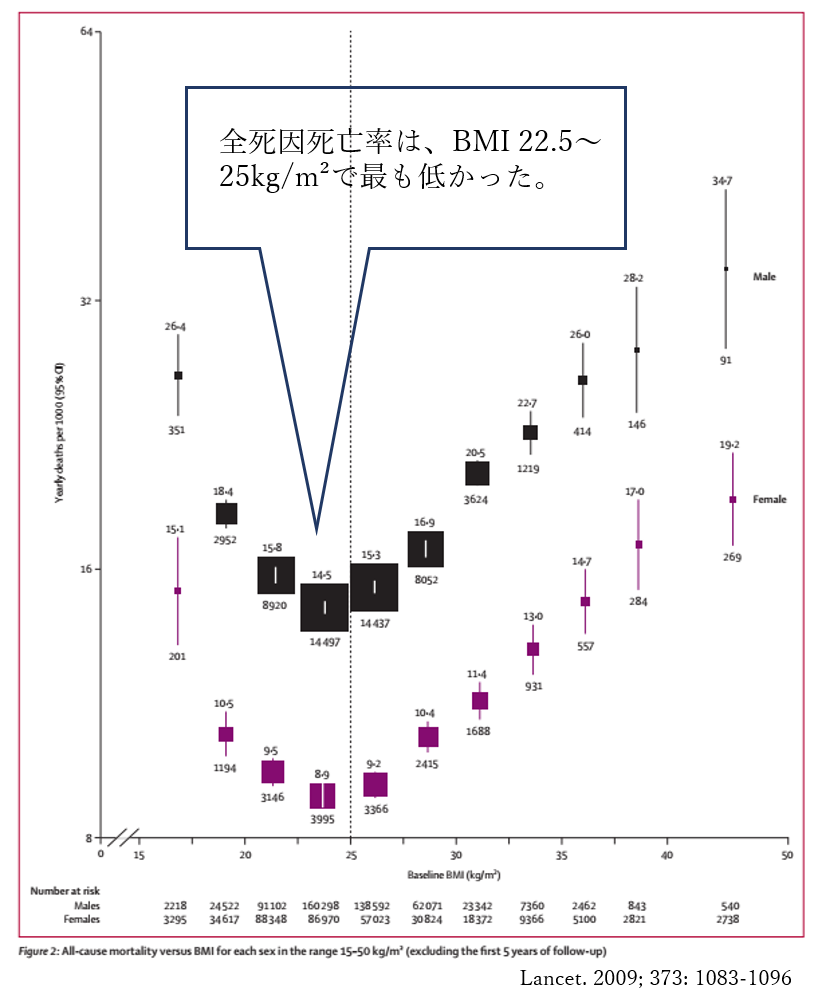
肥満症診断のフローチャート
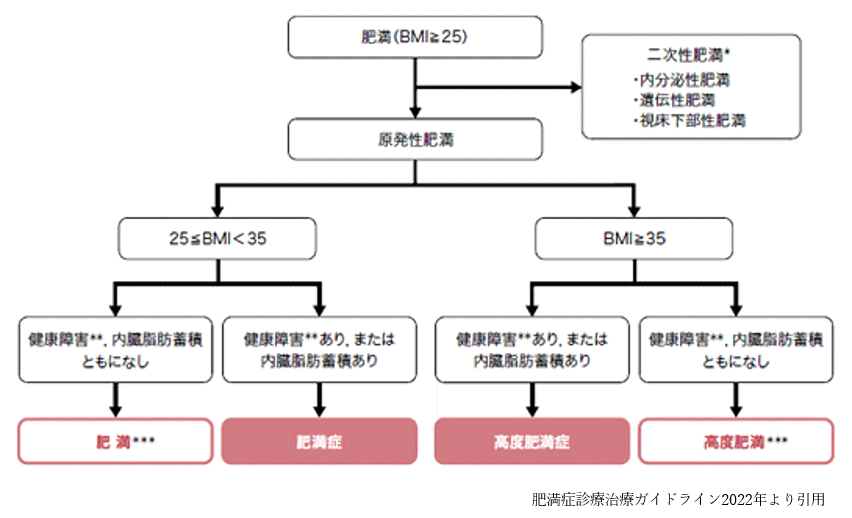
肥満症の診断にあたって、二次性肥満※1は原疾患への対応を必要する場合が多いため、まずは、原発性肥満と二次性肥満を判別する必要があります。次に、BMI<35の肥満とBMI≧35の高度肥満を区別します。次に、11項目の健康障害※2を伴うか内臓脂肪型肥満である場合、肥満症または高度肥満と診断します。
※1:二次性肥満には、甲状腺機能低下症、クッシング症候群、クッシング病、性腺機能低下症、成人成長ホルモン分泌不全症、多嚢胞性卵巣症候群、薬剤性肥満(非定型精神病治療薬、抗うつ薬、ステロイド製剤。インスリン製剤、チアゾリジン誘導体、SU薬など)、遺伝性肥満(Prader-Willi症候群など)が挙げられます。
※2:健康障害とは、1)耐糖能障害(2型糖尿病・耐糖能異常など)、2)脂質異常症、3)高血圧、4)高尿酸血症・痛風、5)冠動脈疾患、6)脳梗塞・一過性脳虚血発作、7)非アルコール性脂肪性肝疾患、8)月経異常・女性不妊、9)閉塞性睡眠時無呼吸症候群・肥満低換気症候群、10)運動器疾患(変形性関節症:膝関節・股関節・手指関節・変形性脊椎症)、11)肥満関連腎症
肥満症治療指針
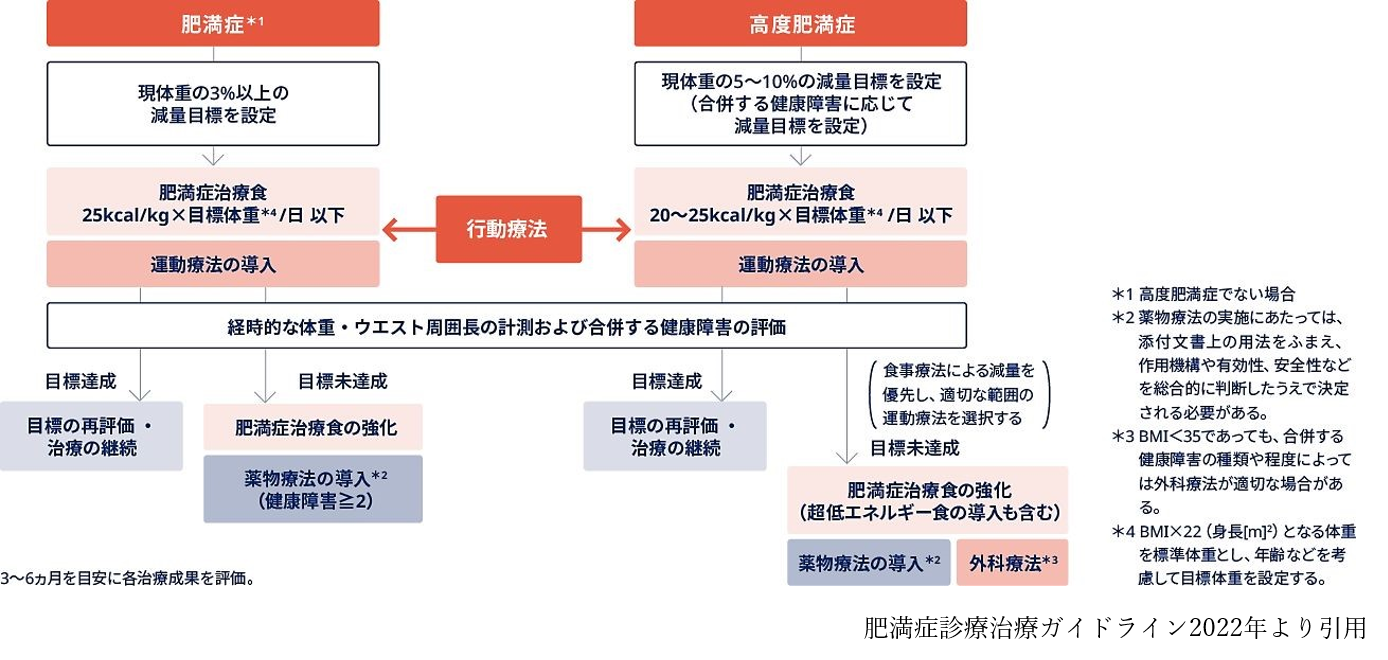 肥満症の治療では、3%以上の減量によって複数の健康障害が改善するというエビデンスに基づき、3%以上の減量目標を設定します。高度肥満の場合は、合併する健康障害に応じて減量目標は異なりますが、現体重の5~10%を減量目標とします。
肥満症の治療では、3%以上の減量によって複数の健康障害が改善するというエビデンスに基づき、3%以上の減量目標を設定します。高度肥満の場合は、合併する健康障害に応じて減量目標は異なりますが、現体重の5~10%を減量目標とします。
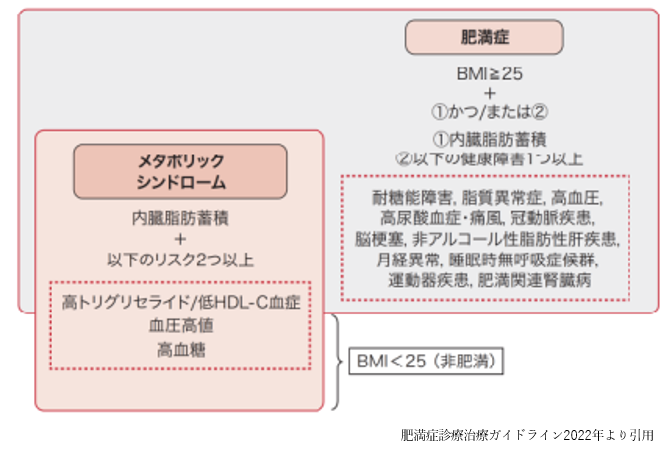
肥満症とメタボリックシンドロームの関係
メタボリックシンドロームの診断基準はこちらをご覧ください。
BMI≧25の肥満の中で、肥満に伴う11項目を1つ以上合併するか、合併しなくとも内臓脂肪蓄積を伴う高リスク肥満であれば肥満症と診断されます。一方、メタボリックシンドロームは、内臓脂肪過剰蓄積があり、それに加えて、高血糖、脂質代謝異常、血圧高値のうち、2つ以上の危険因子が集積している病態を指します。肥満の基準(BMI≧25)を満たすかどうかは問いません。すなわち、肥満症と診断される方の中にはメタボリックシンドロームの診断基準を満たさない方も含まれ、逆に、メタボリックシンドロームと診断される方の中には肥満症の基準を満たさない方も含まれます。肥満症が、肥満に伴う種々の健康障害を減量によって改善することに着目した疾患概念である一方、メタボリックシンドロームは、特に心血管疾患発症リスクに着目し、その上流に内臓脂肪蓄積が位置するという点を重視した疾患概念であるといえます。
減量の治療目標と方法
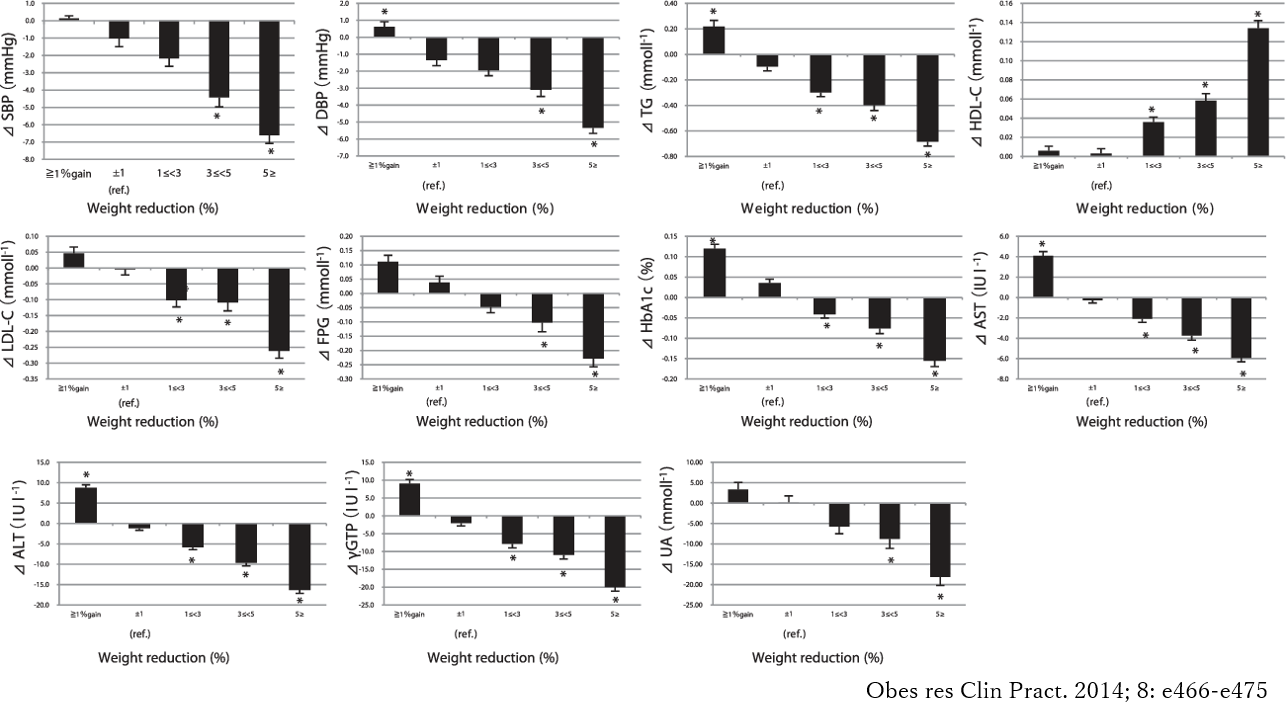
メタボリックシンドロームの治療では食事療法と運動療法により生活習慣を改善し、体重及び内臓脂肪を減少させます。減量により、内臓脂肪は皮下脂肪に比べて減少しやすいと言われています。減量治療目標ですが、1~3%の体重減少で中性脂肪、LDLコレステロール、HDLコレステロール、HbA1c、肝機能について、また3~9%の体重減少で収縮期・拡張期血圧、空腹時血糖、尿酸値について有意な改善を認めという報告があります(下の図は、左上から収縮期血圧、拡張期血圧、中性脂肪、HDLコレステロール、LDLコレステロール、空腹時血糖、HbA1c、AST、ALT、γ-GTP、尿酸の順で、黒い棒グラフが右に行くと体重が減っていることを表し、体重が減れば良くなっていることを示しています)。
 したがって、メタボリックシンドロームの減量治療目標を「現在の体重から3~6ヶ月で3%以上の減少、高度肥満例では現在の体重から3~6ヶ月で5~10%減少」が推奨されています。
したがって、メタボリックシンドロームの減量治療目標を「現在の体重から3~6ヶ月で3%以上の減少、高度肥満例では現在の体重から3~6ヶ月で5~10%減少」が推奨されています。
食事療法
早食いはエネルギー摂取量とは独立して肥満と関連するといわれていますので、早食いには注意が必要です。
低エネルギー食はその程度に応じ有意な体重減少を来し、摂取エネルギー量を制限することが最も有効で確率された方法です。
目標とする1日の摂取エネルギーは25kcal✕目標体重(kg)以下(高度肥満症の場合は20~25kcal✕目標体重(kg)以下)とします。当初のエネルギー量で減量が得られなくなった場合には、さらに低いエネルギー量を再設定します。十分な減量が得られない場合は600kcal/日以下の超低エネルギー食(very low-calorie diet:VLCD)の選択を考慮します。目標体重というのは、最も死亡率の低いとされるBMI 22を目標にしますが、個々の患者様に合わせた目標体重を定めることが望ましいです。
しかし、VLCD療法は下記の患者様には行うことができません。
VLCD療法ができない方
1.心筋梗塞、脳梗塞発症時および直後
2.重症不整脈およびその既往
3.肝不全、重篤な肝障害・腎障害
4.1型糖尿病
5.全身性消耗疾患
6.妊娠および授乳中の女性
極端なカロリー制限を行う際、蛋白質、ビタミン、ミネラルが不足しがちになるため、アミノ酸の分解など異化亢進しないように、必須アミノ酸を十分に含む蛋白質とビタミン、ミネラルを含んだ食事が重要であり、フォーミュラ食が有用です。必須アミノ酸とは、体内で作ることができないため、食事から摂取する必要があるもので9種類あります。必須アミノ酸が多く含まれるものは、肉、卵、チーズなど、蛋白質含有量の多い食品に含まれている傾向にあります。
VLCDの副作用として、空腹感、嘔気、下痢、便秘などの消化器症状のほか、うつ、ケトン体や尿酸の増加、低血糖、不整脈などが知られており、入院監視下で始めることが望ましいとされています。
次に、各栄養素のバランスですが、糖質制限食、脂肪制限食は通常のエネルギー制限食より減量効果が大きいこと、糖質制限食と脂肪制限食による6ヶ月間の減量効果が同程度であることが報告されました。下の図の見方ですが、低脂肪群(low fat)では、通常の食事(usual diet)と比較して6ヵ月後の体重減少が4.37kgと有意に減ったことを示します。
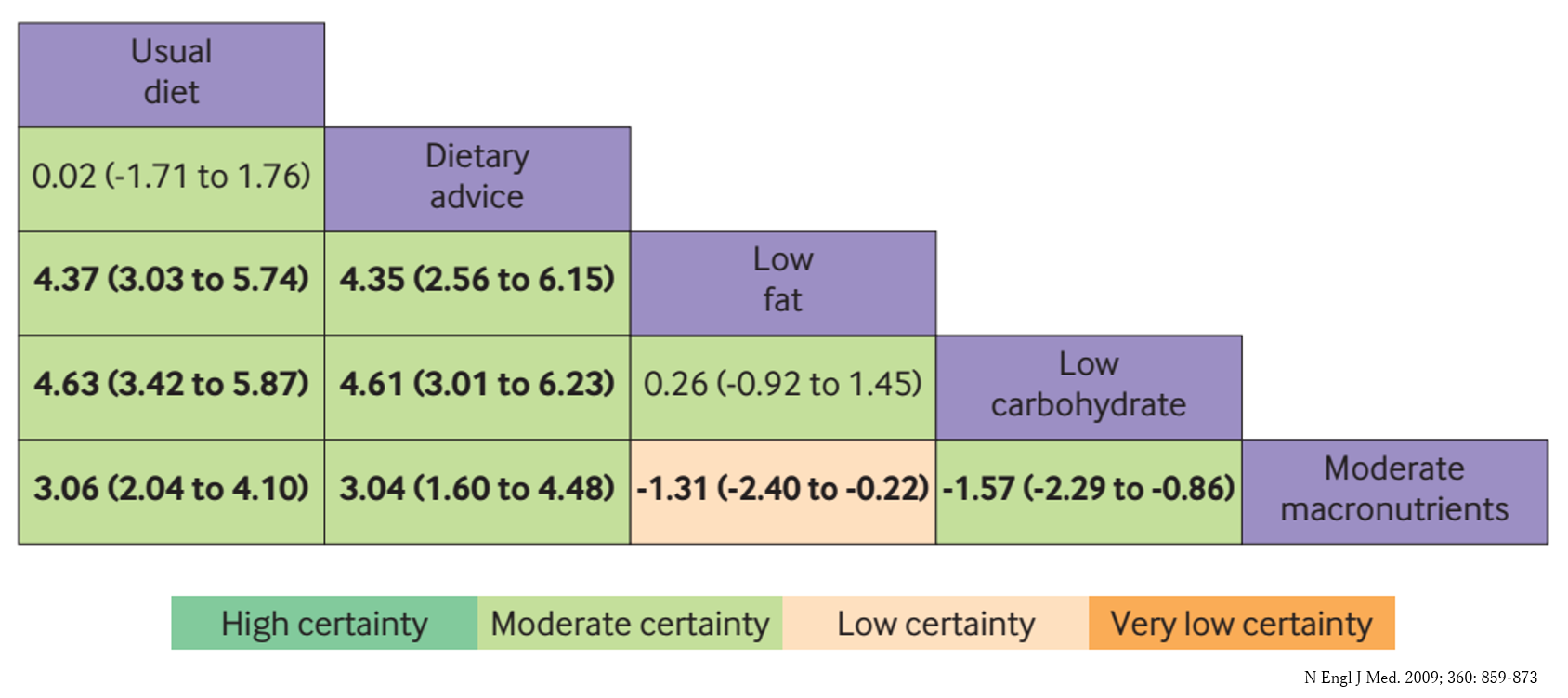
しかし、いずれの食事療法においても12ヶ月間の減量効果は減退しており、長期的な有効性に関してははっきり分かっていません。
糖質摂取割合が大きいことは肥満と関連し、低炭水化物食は低脂肪食に比し1年後の体重減少を来しやすいという報告があります。また高蛋白質摂取は、熱産生量が多いことや、満腹感を得やすいことは体重減少を来しやすいと考えられ、高蛋白質摂取群は低蛋白質摂取群に比し、体重及び脂肪の減少量が多かったという報告があります。
個々の食品では、肥満を抑制する可能性が示唆されているものとして、全粉穀類や食物繊維、果物や野菜、乳製品、カフェインなどがあります。一方、砂糖入り甘味飲料、低カロリー甘味料などの摂取は肥満のリスクと考えられています。また、食物繊維や野菜、果物を多く含むパターンやオリーブ油、赤ワインを取り入れ、赤身肉の摂取が少ない地中海式食事パターンは、肉類及び高脂肪食に代表される西洋型食事パターンに比し効果的と考えられます。
運動療法
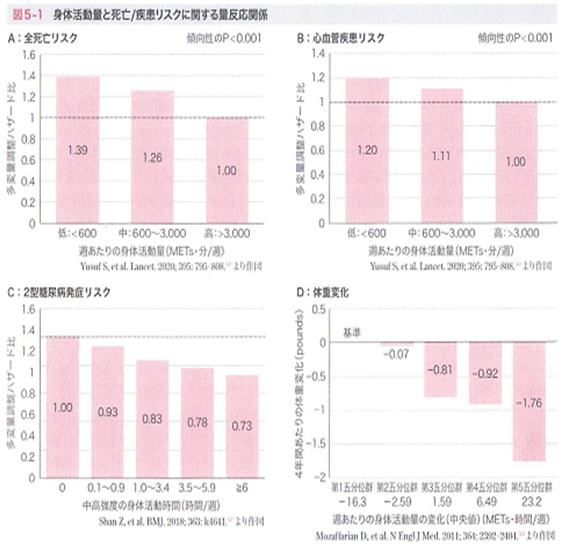
身体活動量と死亡/疾患リスクに関する大規模な研究が報告されています。PURE studyという研究で、身体活動量と全死亡リスクおよび心血管疾患発症リスクの関係が報告されました。身体活動量が減少するほど、全死亡リスクおよび心血管疾患発症リスクが増加することが示されました。また、Nurses’ Health StudyⅠおよびⅡにおいて、週あたりの中・高強度の身体活動時間が増加するほど、2型糖尿病の発症リスクが低下することが報告されました。
 2020年11月にWHOより、一般的な成人に対して150~300分/週の中等度の有酸素運動、もしくは75~150分/週の高強度の有酸素運動を行うことが勧められています。
2020年11月にWHOより、一般的な成人に対して150~300分/週の中等度の有酸素運動、もしくは75~150分/週の高強度の有酸素運動を行うことが勧められています。
「中等度」の運動強度とは、3METsを意味し、普通歩行や買い物歩行(4km/時)の強度に相当します。
肥満症を対象とした場合には、運動による減量効果を期待しますが、150分/週未満ではごくわずかしか体重減少は望めず、体重減少量は150分/週以上では約2~3kg、225~420分/週以上では5~7.5kgとなるとされています。

運動療法のプログラムの原則
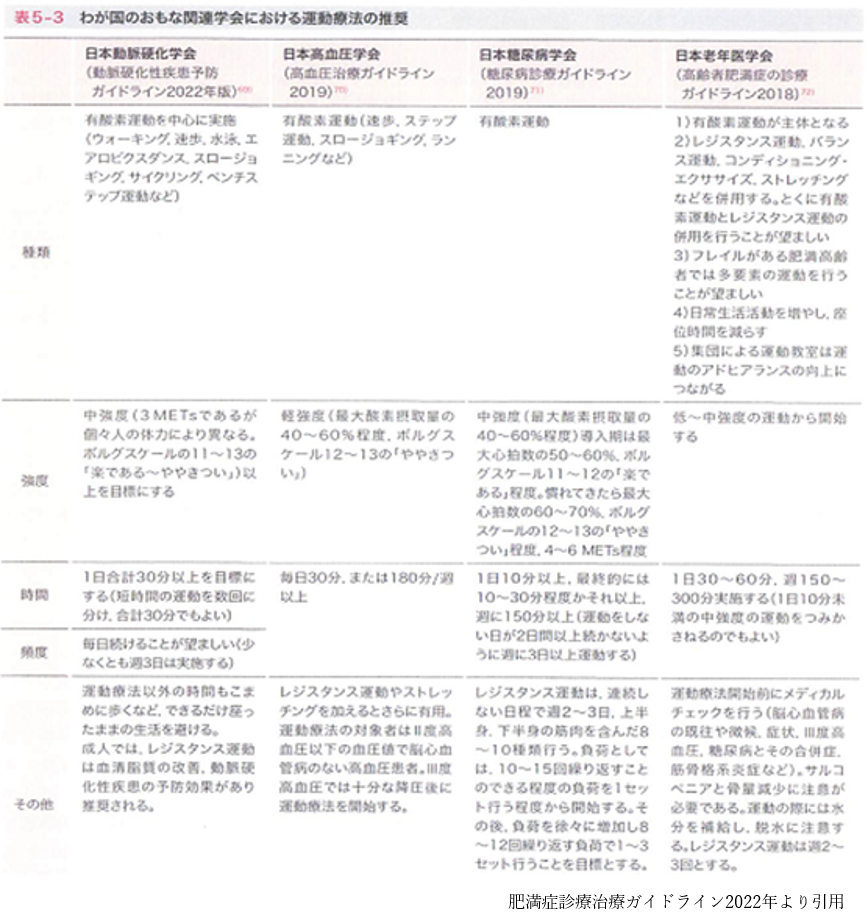
行動療法
行動療法の併用には、減量と減量した体重の維持に一定の効果があるとされています。
具体的な治療技法を4つ示します。
1) 食行動質問票
食行動質問票の目的は生活習慣の基盤になる食習慣を把握することにあります。食行動質問票により得られた情報を得点化したものが食行動ダイアグラムであり、ダイアグラムによって食生活や食思考の特徴が一度に視覚化でき、修正する際の目安になります。
2) グラフ化体重日記
体重測定し、それを記載し、視覚化すると減量効果があると実証されています。測定するタイミングですが、昼食時以外の起床直後、朝食直後、夕食直後、就寝直前の1日4回がベストですが、1日1回であれば起床直後の1回が推奨されています。
3) グラフ化生活日記
グラフ化生活日記はエネルギー代謝を支配する生活イベント、特に睡眠、食事・間食、ならびに通勤・通学、通勤、入浴などの具体的な生活活動について、どの時間帯に、どの程度の所要時間かがわかるように帯で記載するものです。
4) 咀嚼法
しっかりとした咀嚼は早食いの是正のみならず、食本来のもつ歯ごたえや味覚の回復、オーラルフレイルの予防、そして満腹感覚の改善による食事量の減少、さらに内臓脂肪特異的な脂肪分解まで期待できます。
薬物療法
保険適応のある薬物療法として、1992年に承認されたマジンドール(商品名:サノレックス)、2023年に承認されたセマグルチド(商品名:ウゴービ)があります。
①マジンドール(商品名:サノレックス)は、視床下部に作用して食欲を抑制する薬剤で、弱いノルアドレナリン放出作用と、ノルアドレナリン・アドレナリンの取り込み抑制作用により、脳内カテコラミン濃度を増加させることが作用機序と考えられています。また、消費エネルギーの促進や代謝機能改善の作用ももたらします。肥満度が+70%以上又はBMIが35以上の方が保険適応の対象となります。それ以外の方でサノレックスご希望の方は自費診療となります。投与期間は3ヵ月と定められており、効果がなければ早期に中止しますが、多い方で、3ヵ月で10kg前後減ります。副作用として、軽度なものも含めると、全体の21.4%の人に副作用が出たという結果があり、主な副作用は、口渇感(7.1%)や便秘(6.4%)、悪心・嘔吐(4.2%)、睡眠障害(2.1%)、胃部不快感(2.0%)で、それ以外にも、眠気・頭痛・めまい・イライラなどが起こる場合もあります。
自費の場合、1錠330円(税込)となります。詳しくはお電話にてお問い合わせください。
② セマグルチド(商品名:ウゴービ)はGLP-1受容体作動薬(GLP-1RA)で、GLP-1は中枢神経における摂食抑制作用や腸管運動抑制作用を持ち、中枢神経への移行度が体重減少作用の大きさと関連すると考えられています。
ウゴービの保険適応は、
「肥満症、ただし、高血圧、脂質異常症又は2型糖尿病のいずれかを有し、食事療法・運動療法を行っても十分な効果が得られず、以下に該当する場合に限る。」
① BMIが27kg/m2以上であり、2つ以上の肥満に関連する健康障害を有する
② BMIが35kg/m2以上 です。
ウゴービのエビデンスについてですが、STEP1試験というのは、糖尿病を合併しておらず、食事療法・運動療法を行っても十分な効果が得られない肥満症患者さん(BMIが35kg/m2以上、またはBMIが27kg/m2以上で1つ以上の体重関連合疾患を有する)を対象に、ウゴービ群(週1回2.4mg)とプラセボ群を比較した国際共同第Ⅲ相臨床試験です(日本を含む)。ウゴービ群は、初回は0.25㎎/週で開始され、以降4週間毎に、0.5㎎、1.0㎎、1.7㎎、16週後には最大量の2.4㎎まで増量され、その後68週まで2.4㎎が継続投与されました。本試験の主要評価項目は「ベースラインから68週までの体重の変化率」と「ベースラインから68週までの5%以上の体重減少の達成割合」とされ、「ベースラインから68週までの体重の変化率」は、ウゴービ群で-14.9%、プラセボ群で-2.4%と有意にウゴービ群で減少し、「ベースラインから68週までの5%以上の体重減少の達成割合」は、ウゴービ群で86.4%、プラセボ群で31.5%と有意にウゴービ群で達成されました。例えば、100㎏の人であれば、ウゴービ投与により、1年ちょっとで85㎏になったということです。
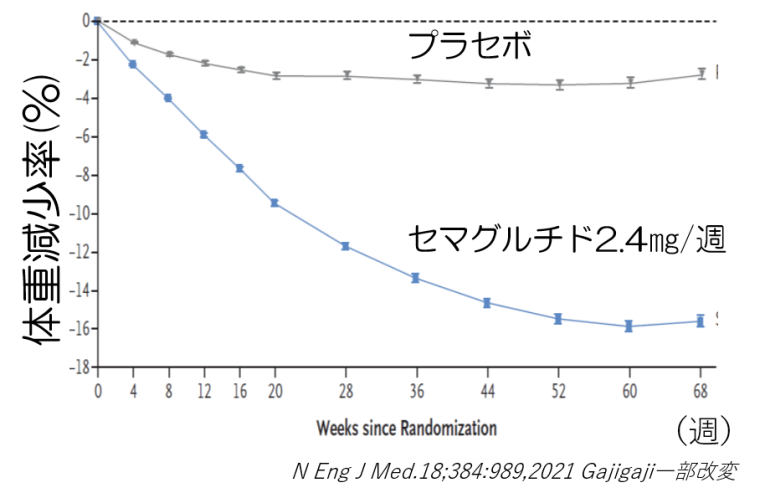
発売日は2024年2月22日です。ウゴービは0.25mgから投与を開始し、4週間の間隔で、0.5mg、1.0mg、1.7mg、2.4mgの順に増量し、0.25mg0.5mL1キットが1876円、0.5mgが3201円、1mgが5912円、1.7mgが7903円、2.4mgが1万740円となります(これは1本辺りの値段で1ヵ月4本使用し、患者様の負担割合により負担金額は変わります)。
※厚生労働省のガイドラインでウゴービが処方可能な施設の要件と
また、最近では、GIPとGLP-1の両方の受容体作動薬であるチルゼパチド(商品名:マンジャロ)が強い血糖降下作用と体重減少作用を持ち、米英では「ゼップバウンド」という商品名で肥満症に対し承認されました。
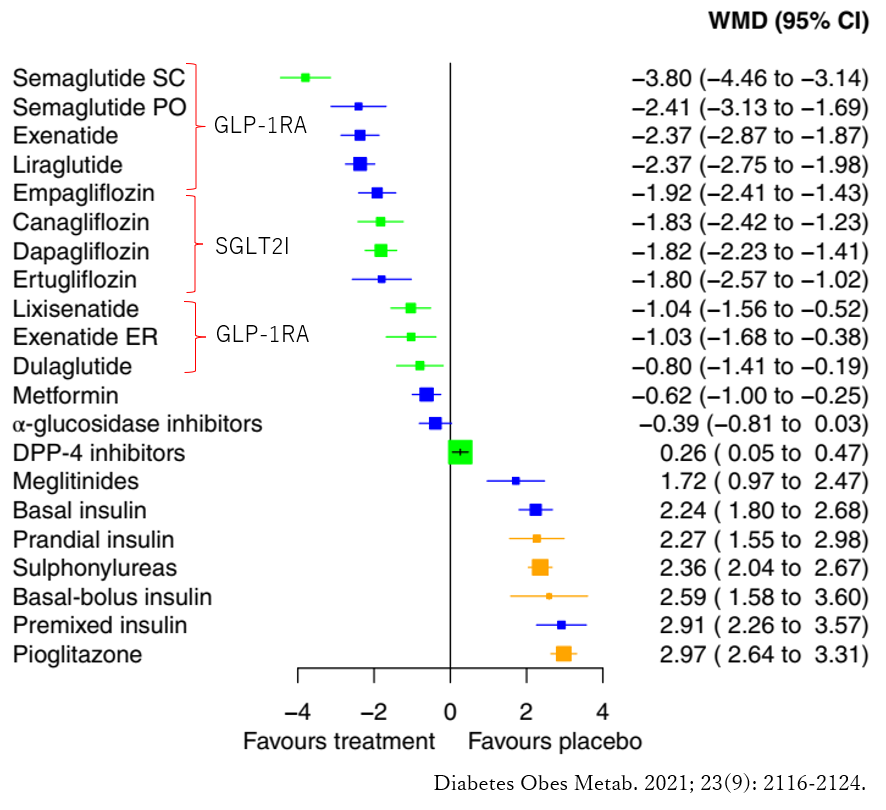
③これら以外に体重減少効果のある薬剤として、SGLT2阻害薬などがあり、SGLT2阻害薬は尿が排泄される過程でブドウ糖の再吸収を阻害し、約70gのブドウ糖(約300kcal)を排泄することで体重減少効果を認めます。
下の図は、プラセボと比較してGLP-1受容体作動薬やSGLT2阻害薬の体重に対する有効性を示しています。GLP-1RAの中でも、セマグルチド(商品名:オゼンピック、リベルサス)の有効性が高いことが分かります(このメタ解析にマンジャロは含まれていません)。
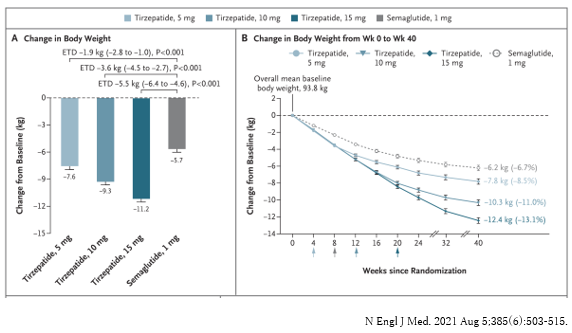
 チルゼパチド(商品名:マンジャロ)とセマグルチド(商品名:オゼンピック、ウゴービ)の比較です。下図のように、投与40週時の体重減少の平均値は、セマグルチド1.0mgの-5.7kgに対し、チルゼパチド5mg、10mg、15mgでそれぞれ-7.6kg、-9.3kg、-11.2kgであり、全ての用量でチルゼパチドが上回っており、チルゼパチドの5mg以上は、セマグルチド1.0mgより体重減少効果は大きいと考えられます。
チルゼパチド(商品名:マンジャロ)とセマグルチド(商品名:オゼンピック、ウゴービ)の比較です。下図のように、投与40週時の体重減少の平均値は、セマグルチド1.0mgの-5.7kgに対し、チルゼパチド5mg、10mg、15mgでそれぞれ-7.6kg、-9.3kg、-11.2kgであり、全ての用量でチルゼパチドが上回っており、チルゼパチドの5mg以上は、セマグルチド1.0mgより体重減少効果は大きいと考えられます。
 経口薬の場合、1ヵ月あたり9,900円(税込)~、注射製剤の場合、1ヵ月あたり15,400円(税込)~となります。詳しくはお電話にてお問い合わせください。
経口薬の場合、1ヵ月あたり9,900円(税込)~、注射製剤の場合、1ヵ月あたり15,400円(税込)~となります。詳しくはお電話にてお問い合わせください。
GLP-1受容体作動薬に関しては、自費診療において、ちゃんとした説明なく使用された方による健康被害が報告されています。GLP-1受容体作動薬は、体重減少効果に加え、糖尿病治療薬として血糖値を下げることが目的の薬であり、正しい知識と数多くの使用経験をもった糖尿病専門医による処方が不可欠と考えられます。
糖尿病専門医資格を持っているかはこちらから検索可能ですのでご覧ください(堺市西区などで検索できます)。
http://www.jds.or.jp/modules/senmoni/
外科療法
腹腔鏡下スリーブ状胃切除術の適応は、 下記①または②に該当し、6ヶ月以上の内科的治療によっても十分な効果が得られない場合
①BMI 35kg/m2以上の場合
糖尿病、高血圧、脂質異常症または睡眠時無呼吸症候群のうち1つ以上を合併している方。
②BMI 32.5-34.9kg/m2の場合
HbA1c 8.4%以上の糖尿病、収縮期血圧160mmHg以上の高血圧、LDLコレステロール140mg/dL以上またはnon-HDLコレステロール170mg/dL以上の脂質異常症、無呼吸指数(AHI)30以上の睡眠時無呼吸症候群のうち1つ以上を合併している方
です。ご希望の方は外科治療を行っている施設へご紹介させていただきます。















